诊断肌肉骨骼系统的疾病通常是从询问病史及体格检查开始的,病史的采集非常重要,因为通常情况下很多患者没有明显的体征。许多肌肉骨骼系统疾病在就诊的初期阶段只需通过病史及体检诊断,无须辅助实验室及影像科检查,这一点骨科医师应牢记。
病史
1、出生史
询问患儿病史时需注意如下几点:母亲孕期的胎动情况,如怀孕4~5个月间缺乏胎动可能预示着新生儿期将表现出肌肉骨骼系统疾病,母亲孕期糖尿病史、毒血症、药物摄人史、胎儿宫内窘迫或早产都必须询问并记录。
有些疾病如先天性髋关节发育不良多与臀位产有关,所以询问患儿母亲分娩方式的内容不容遗漏。
患儿娩出后所处的环境、住院时间是否延长、是否接受特殊护理等方面在询问病史时尤其重要,在新生儿期的黄疽、发绀或分娩困难都可能导致其脑损伤。
患儿运动及神经系统发育亦因此决定,婴幼儿正常行为出现时间见表1-1,准确记录患儿年龄的方式为年岁十月份。
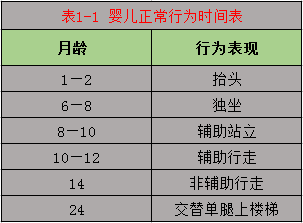
2、家族史
家族史的回顾也很重要。对某些明显的肌肉骨骼系统疾病必须回顾,如多趾畸形;对一些不显性的疾病,如脊柱侧弯、骨质疏松症、神经肌肉系统疾病及结核病等也应回顾。必要时还要对一些家族成员进行当面问诊及检查。
3、既往史
首先需记录患者一般健康情况,如近期体重的变化。是否有从军史,尤其是服役过程中的伤残记录必须明确,包括伤残的等级。慢性肾功能不全、代谢异常性疾病、肺炎等疾病应根据最初的主诉进行评估。应记录药物使用及酗酒史。吸烟史的询问尤其重要,因为烟草将加重骨质疏松、下腰痛等肌肉骨骼系统疾病,并影响骨折的愈合。
询问月经史时应注意初次月经年龄,在评估脊柱侧弯和女性绝经后骨质疏松症有参考价值(在骨质疏松症章节中将重点阐述,虽然是否有相关性仍未明确)。
正在服用的非处方药物、维生素、矿物质、植物药的情况也应记录。
4、现病史
疾病的症状是突然出现还是逐渐发生应记录。如果是外伤造成的,要详细询问外伤的性质、受伤的时间和地点,这在界定外伤责任时很重要。如果外伤与工作相关,需着重记录相关的工作史。
1).疾病的症状是否是工作造成的或在工作中加重。
2).患病时是否正在工作或因疾病丧失了工作能力。
3).是否因为该病患者只能从事轻体力劳动。
4).工作中的伤害是否记录在案。
对患者主诉的评估还应结合相关的既往症状或其他肌肉骨骼系统疾病,此外,不能遗漏一些看似相关性不大的疾病,如发热或寒战,以及前期治疗的方案及疗效。除疼痛发生的部位及性质需重点描述外,还需注意如下方面:
1).疼痛是否与日常活动有关。
2).疼痛的时间是清晨或夜间。
3).咳嗽、打喷嚏或其他的一些类似动作是否使疼痛加重。
4).卧床休息能否加重或减轻疼痛。
5).疼痛局限或存在放射痛,如有放射痛应明确疼痛是沿皮节分布或沿外周神经支配区分布。患者自行控制疼痛的方法及疗效也应记录。
肢体无力(因疼痛引起,而不是急性的运动功能丧失),及麻木需注意完善如下相关检查。
1).明确肢体力量减弱所涉及的特定肌肉或肌群。
2).确定是否存在着括约肌功能的丧失。
3).判断皮肤感觉麻木的范围,是按皮分布、外周神经支配区分布,还是按足袜、手套区分布。
疼痛及麻木的范围沿特定的皮节分布常具有诊断价值,但麻木范围如果成袜状或手套状时须注意是否存在着全身系统性疾病。腕管综合征患者麻木感加重时间为夜间,脊髓肿瘤患者的神经症状加重时间也为夜间,所以明确麻木症状与昼夜的关系很重要。当最初主诉为畸形时,记录下述信息。
1).畸形已出现多长时间。
2).是患者本人还是他人首先发现畸形。
3).畸形程度是否增加或减少。
4).畸形是否与近期遭受过的损伤、出现过的关节肿胀或强直有关。
如果有急性功能丧失的话,畸形引起的功能丧失,也是很重要的。
对骨擦感的判断较为困难,常出现不一致的诊断结果,某些关节出现骨擦感被认为是正常的,尤其是在缺乏诸如疼痛这些症状时。在某些病例中,滑膜肥大(关节或腱鞘)或明显的关节外表不规则会导致在做特定动作时出现骨擦感(合并疼痛)。骨擦感本身并不是病理变化,其发病机制尚不明确。
患者是否在职及活动受限情况或随访内容也要记录,并与患者核对病历记录内容,确保上述内容与患者工作单位及保险公司的记录一致。
5、病因
医师常需根据不同的疾病症状给出一个病因学诊断,这关系到工伤赔偿情况。就是说能否确定特定事件如意外伤害与伤病的联系。有时这些联系是明确的(如骨折),但有时很难明确。
患者的主诉和病史或许能提供一些信息,但是科学分析比主诉更准确,尤其是当患者以前接受过相关治疗或症状出现得比较晚。
明确患者外伤如何发生及已建立的因果关系是否准确,不是医务工作者的职责,我们仅需如实记录患者的感受及病史。必要时可提供基于科学原则的无偏倚的选择。
对于医师来说,应同情患者同时又要保持客观,尽量去平衡各方面时往往会导致客观冲突。
体检
有意义的信息可能来源于观察患者的步态、体位、姿势。这对于难以配合体检的儿童来说尤其重要。我们常要求这些患者来回走动,比如叫患者走近或远离我们的座椅。患者的身高或体重需要记录,检查的部位必须完全暴露(图:膝关节检查的固有体位),从各个角度观察患者。

有时为更好地观察需患者取特殊的体位,比如让患者握拳,这有利于观察及对比掌指关节及背侧掌骨间软组织是否存在细微的肿胀,后踝及跟腱部的肿胀则需患者跪在椅子上并从后面观察。
患者双下肢完全暴露,与健侧对照检查患处。需牢记”漏诊常因没去检查,而不是不知道”,为了更好地感觉关节(如膝关节)表面的温度,可先用双手分别感觉双侧膝部,然后交换手背感觉对侧。
病变区应认真检查,任何肿胀、肤色改变、局部触痛都应予以注意。触诊手法应缓慢柔和,根据病变区的解剖结构进行检查。造成疼痛的活动、肌肉的刺激反应及疼痛加重的过程要做记录。
任何部位肌肉萎缩均应与健侧对比并记录,肌力的检查也如此。皮温及出汗区域改变也应记录,尤其在肢体的远端,任何循环障碍(水肿、继发性红斑、毛发脱失)都应记录,尽可能参照已知的解剖标志(图:背部的骨性标记)。
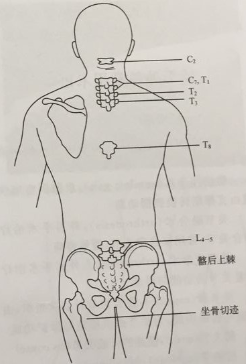
认真测量关节主动及被动活动范围,期间感觉到患者的骨擦感及抵抗也应记录。根据患者的年龄及形体分析活动度是否正常,检查时相邻关节应给予固定以便准确检查话动度(图:准确测量肱盂关节的活动需稳定肩胛骨,以阻止其活动。这需通过固定肩胛冈及下角完成)颈部第一个可触及的棘突是颈C2,C7和T1有最明显的棘突(覆盖在此区域的颈背部的脂肪垫有时会误诊为"包块",可因类固醇使用而增大),还要检查对侧健肢以便对比。T2为肩胛骨顶部的标志,T3位于肩胛冈的小平,肩胛下角水平为T8,髂棘水平在L4-5间,当出现疼痛症状时,骶骨上的脂肪垫可能会被误认为包块。

肢体的长度及周径必须检查,如考虑患有神经系统疾病则应进行完整的神经系统检查。
矩形外科常用术语
一般术语
关节强直(ankylosis):关节因为骨性融合而不能活动;
防痛性步态(antalgic gait):患肢因疼痛快速由支撑期转换到摆动期;
关节融合术(arthrodesis):外科手术治疗融合关节,常用来稳定关节,缓解疼痛;关节成形术( arthroplasty):外科手术治疗恢复关节的功能与活动;
关节囊(capsule):覆盖关节外的软组织,由肌腱与韧带构成,为关节提供稳定与保护功能;
髋关节(coxa):髋部的骨或关节(os coxae);
肘关节(cubitus):肘(elbow);
骨干(diaphysis):骨骼的主干;
脱位(dislocation):关节面的完全分离或移位;
渗出液(effusion):通常由滑膜渗出,进入关节腔;
肌腱起止点炎(enthesis):肌腱或韧带附着在骨的部位,在讨论炎性关节炎时常涉及此术语。强直性脊柱炎最初的病理改变部位(附着点炎、末端病)。起止点炎常造成局部的炎症侵蚀或形成反应性新生骨;
伸肌(extensor):背侧面或后面;
屈肌(flexor):前侧或腹侧,掌侧,跖侧;
功能性的( functional):非器质性,非结构缺陷引起;
膝(genu):膝或膝关节(knee);
踇(halfux):踇趾;
关节积血(hemarthrosis):常由韧带损伤或骨折造成的血液溢出到关节腔隙内;
韧带(ligament):和骨关节相连的条带状的关节囊纤维组织,其功能是加强和支持关节;
半月板( meniscus):覆盖在关节表面的新月状纤维软骨;
干骺端( metaphysis):接近关节,体积宽大、血供丰富的骨骼;
榫卯关节( mortise):关节的其他部分可以稳固连接进去的凹槽(踝关节槽:距骨可以连接进去);
矫形外科( orthopedic):矫形外科;
骨坏死( osteonecrosis):无菌性及缺血性骨质坏死;
手掌( palmar):手的前面(volar);
感觉异常( paresthesia):如有烧灼感或针刺感;
足(pes):足(foot);
跖面、足底(Plantar):足的底面;
pollicis:踇趾;
神经根( radicular):根性的;
坐骨神经痛( sciatica):常用来描述因某一脊神经根受压而致的下肢放射痛;
脊椎炎( spondylitis):发生在脊柱的炎症反应;
脊椎滑脱( spondylolisthesis):椎体的滑移,通常由峡部裂所引起;
峡部裂( spondylolysis):椎体的松动和分离;
退行性滑脱( spondylosis):发生在脊椎的骨关节退变;
扭伤(spran):关节囊或韧带的损伤;
拉伤(strain):肌肉或肌腱的损伤;
半脱位(suhluxation):不全脱位;
滑膜(synovium):关节的内衬,起分泌滑液及保护关节面的作用;
马蹄内翻(talipes):足踝的畸形;
腱鞘( tenosynovium):保护肌腱周围的滑液鞘,常位于关节周围;
注:对于手指的命名最好用拇指、示指、中指、环指、小指命名,而不用数字。
运动
外展(abduction):从中线向外移动(在手掌,中指就是中线);
内收(adduction):向中线移动;
外旋(eversion):向外转动;
伸(extension):伸直关节;
屈(flexion):屈曲关节;
内旋( inversion):向内转动;
旋前(pronation):前臂从解剖位使手掌朝向后旋转;
旋后(supination):前臂从解剖位使手掌朝向前旋转;
畸形
高弓足(cavus):足弓异常的高拱;
马蹄足(equinus):足的跖屈畸形;
脊柱后凸(kyphosis):脊柱曲度向后(图:胸椎和骶椎正常状态下存在着轻微的后凸,而颈椎和腰椎则正常前凸);

脊柱前凸(lordosis):脊柱曲度向前;
扁平足(planus):足弓异常的低平;
反张畸形(recurvatum):向后弯曲或过伸(图:肘关节反张,常见于个体差异造成的关节松弛)、关节松弛、双关节;

脊柱侧弯( scoliosis):脊柱向侧方弯曲;
外翻(valgus):远端远离身体的中线方向而向外成角(图:A膝外翻 B膝内翻);
